Rückfallprophylaxe bei Depression und Prävention bei wiederkehrender Depression

Depressive Störungen gehören zu den häufigsten psychischen Erkrankungen auf der Welt. Studien zeigen Lebenszeitprävalenzraten von 10-15% (die Prozentzahl gibt die Wahrscheinlichkeit an, mindestens einmal im Leben unter einer behandlungsbedürftigen depressiven Störung zu leiden). Aufgrund dieser hohen Wahrscheinlichkeit lohnt es sich deshalb, sich mit der Verhinderung der Depression zu beschäftigen.
Depression verhindern, bevor sie entsteht - Die drei Arten der Prävention
Die Depressionsprävention lässt sich in drei verschiedene Aspekte unterteilen: in Primär-, Sekundär- und Tertiärprävention.
Primärprävention
Unter der Primärprävention versteht man die Maßnahmen, die Menschen vor der Entwicklung einer Depression bewahren sollen. Darunter fallen Maßnahmen wie die eigene Ressourcenanalyse, also das Erkennen eigener Fähigkeiten und die Aufrechterhaltung schützender Faktoren. Auch sollten Risikofaktoren erkannt und benannt werden, dies können eine genetische Belastung, Stressoren am Arbeitsplatz oder im Privaten, Alkohol- oder Drogenkonsum, dysfunktionale Erlebens- und Verhaltensmuster oder anhaltende Konflikte sein. In der Primärprävention können deshalb positive Fähigkeiten gestärkt werden, Techniken zur Stressbewältigung geübt, Stressoren beseitigt oder gemieden und alternative (positive) Denk- und Verhaltensmuster erarbeitet werden.
Sekundärprävention
Bei der Sekundärprävention handelt es sich um die Früherkennung einer Depression. Bei frühzeitiger Erkennung kann die Erkrankung eingegrenzt oder die Folgen abgemildert werden. Hierzu können Screening-Verfahren und Früherkennungsuntersuchungen genutzt werden, außerdem gibt es individuelle Frühwarnzeichen, wie zum Beispiel sozialen Rückzug, Störungen von Konzentration und Aufmerksamkeit sowie Schlafstörungen.
Tertiärprävention – Rezidivierende Depression
Die Tertiärprävention beinhaltet die Vorbeugung vor Wiedererkrankung (Rezidiv) an Depression.
Im folgenden Artikel erfahren Sie genauere Informationen über die tertiäre Prävention also die Möglichkeiten der Rückfallprophylaxe bei Depression. Sie erfahren, welche Maßnahmen existieren und wie hoch die Wahrscheinlichkeit ist, an einem Rückfall einer Depression (Rezidivierende Depression) zu erleiden.
Fordern Sie jetzt unverbindlich unser Informationsmaterial an oder lassen Sie uns Ihre Frage sofort zukommen. Wir werden uns umgehend mit Ihnen in Verbindung setzen.
Fordern Sie jetzt Ihr Informationsmaterial an!
Rückfallrisiko bei Depression
Menschen, die einmal unter einer Depression litten, haben ein deutlich erhöhtes Risiko, erneut depressiv zu erkranken. Treten im Laufe der Zeit zwei oder mehr klar abgrenzbare depressive Episoden auf, spricht man von einer rezidivierenden (wiederkehrenden) Erkrankung.
Die Wahrscheinlichkeit eines depressiven Rückfalls („Relapse“, siehe Grafik) ist insbesondere in den ersten 6 Monaten nach Beendigung der Akuttherapie hoch. Diese Erkenntnis ist sehr wichtig, um in der Phase Stabilisierung (Erhaltungstherapie, siehe Grafik) die therapeutischen Maßnahmen nicht vorzeitig zu reduzieren oder zu beenden. Mit jeder weiteren depressiven Phase erhöht sich das Risiko, zu einem späteren Zeitpunkt noch einmal depressiv zu werden.
Depression entsteht auch auf dem Boden einer individuellen Disposition, also einer gewissen „Verletzbarkeit“, wenn die zur Verfügung stehenden Ressourcen aufgebraucht wurden und/oder die Stressoren überhand genommen haben. Dies erklärt, warum auch nach Jahren der Beschwerdefreiheit Wiedererkrankungen auftreten können. Auch ist das Rückfallrisiko erhöht, wenn die Erstmanifestation (das erste Auftreten der Erkrankung) im Jugendlichen- oder jungen Erwachsenenalter erfolgte.
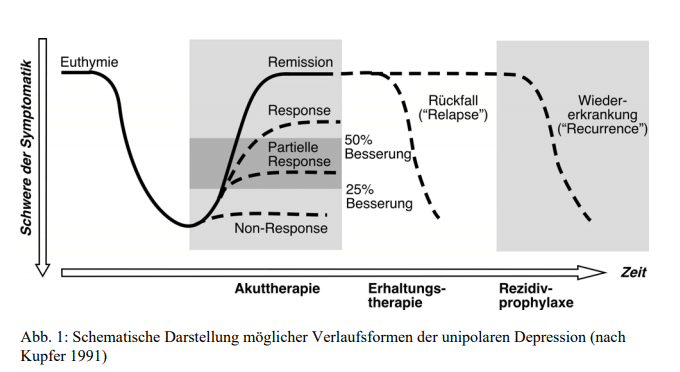
Quelle: Kempermann, Henke, Sasse, Bauer: „Rückfallprophylaxe bei Depression“ Psychiatrie und Psychotherapie, up2date 2008; 2: 73-87, Georg Thieme Verlag KG, Stuttgart
Risikofaktoren der rezidivierenden Depression
Folgende Risikofaktoren spielen bei wiederkehrender Depression eine Rolle:
- Genetische Prädisposition, zum Beispiel erkennbar an Fällen von Depression in der Familie
- Ersterkrankung im frühen Alter
- Anhaltende psychosoziale Belastungsaspekte, wie beruflicher Stress oder Beziehungsprobleme
- Dysfunktionale Erlebens- und Verhaltensmuster, die im Kontakt mit anderen immer wieder zu Belastungen führen
- Persönlichkeitsmerkmale wie geringer Selbstwert, welche depressiogen (also depressionsfördernd) sein können
- Komorbide psychische Erkrankungen wie Angststörungen oder Suchterkrankungen
- Vorangegangene depressive Episoden
- Fehlende familiäre und/oder soziale Netze
- Ausweichendes Verhalten bei Frühwarnzeichen
Vorbeugende Maßnahmen und Rückfallprophylaxe zur Vermeidung einer rezidivierenden Depression
Psychotherapeutische Rückfallprophylaxe
Die störungsspezifische Psychotherapie, also speziell für Patienten mit Depression abgestimmte psychotherapeutische Techniken zeigen seinen sehr guten und nachhaltigsten antidepressiven Effekt. Dieser Effekt hält auch noch einige Monate nach Beendigung der Psychotherapie an. Dennoch sollte die Psychotherapie nicht direkt nach Besserung des depressiven Syndroms beendet werden, um die Gefahr eines frühzeitigen Rückfalls zu verhindern. Dies gilt insbesondere dann, wenn Stressoren (private oder berufliche Probleme) noch ungelöst sind oder der Betroffene noch keine hinreichenden Strategien zum Umgang mit diesen Problemen entwickelt hat.
Die psychotherapeutische Rückfallprophylaxe kann auch ergänzend zur medikamentösen Behandlung beansprucht werden. Studien zeigen, dass eine professionelle psychotherapeutische Behandlung, wie beispielsweise die kognitive Verhaltenstherapie, die Wahrscheinlichkeit eines Rückfalls stark reduzieren kann. Die Psychotherapie eignet sich deshalb bestens zur Prävention bei depressiven Störungen und sollte bei mittelgradigen und schweren und wiederkehrenden Depressionen immer angewendet und nach der Akuttherapie fortgesetzt werden.
Genaueres zu spezifischen Behandlungsformen der Depression sind auf der Seite Methoden nachzulesen.
Medikamentöse Rückfallprophylaxe
Eine mögliche Maßnahme zur Vorbeugung eines Rückfalls einer Depression ist die Fortführung der medikamentösen Behandlung, auch wenn die Depression schon in Teilen abgeklungen ist. Mit der Pharmakotherapie geht eine Reduzierung des Risikos weiterer depressiven Phasen einher.
Studien belegen, dass das Rückfallrisiko in der Erhaltungs- und Rückfalltherapie mit Antidepressiva um ungefähr die Hälfte gesenkt wird. Die Einnahme des Medikaments wird im Fall der Vorbeugung auch medikamentöse Rezidivprophylaxe genannt. Auch nachdem die depressive Phase abgeklungen ist, wird das Medikament zunächst weiter mit derselben Dosis verabreicht. Nach dieser Zeit beginnt in der Regel das langsame und schrittweise Absetzen, wenn psychischer Zustand und Lebensumstände das „Ausschleichen“ des Medikaments zulassen.
Ein langsames Ausschleichen wird in den meisten Fällen auch besser vertragen. Zwar gibt es keine klassische Abhängigkeit von Antidepressiva, aber der Stoffwechsel „gewöhnt“ sich in Teilen an den Wirkstoff, sodass gerade bei schwierigen Krankheitsverläufen ein langsames Ausschleichen empfohlen wird.
Lagen bereits mehrere depressive Phasen vor, wird oft das Antidepressivum nicht abgesetzt, sondern weiterhin im Sinne einer sogenannten Langzeittherapie eingenommen. Hier können auch andere Substanzen wie zum Beispiel Lithiumsalze eingesetzt werden, die als Phasenprophylaxe oder „mood stabilizer“ bezeichnet werden. Hier ist der Einsatz längerfristig (über Monate und Jahre) gedacht. Die wissenschaftliche Datenlage zur Effizienz dieser Wirkstoffe (insbesondere Lithium) ist hervorragend, allerdings muss gerade bei langen Einnahmezeiträumen auf eine sehr gute Verträglichkeit und Nebenwirkungsfreiheit geachtet werden.
Welche Maßnahmen kann der Betroffene selbst vornehmen?
Wenn ein Patient bereits einmal oder sogar mehrmals an einer Depression erkrankt ist, ist es besonders wichtig, eigene Strategien zum aktiven und passiven Schutz zu entwickeln. Passive Maßnahmen sind der Verzicht oder die Vermeidung von Umständen, welche eine depressive Episode begünstigen oder auslösen können. Dies ist zum Beispiel der Verzicht auf übermäßigen oder zu regelmäßigen Konsum von Alkohol, das „Aushalten“ in ungünstigen Situationen (Mobbing, physische oder psychische Gewalt) oder Beziehungen, die dem Betroffenen nicht gut tun.
Aktive Maßnahmen umfassen all die Faktoren, welche Körper und Geist stärken (Sport, Entspannungsverfahren, Yoga, Achtsamkeit), die soziale Integration verbessern (Freunde und Bekannte, Vereine, Unternehmungen) oder eigene positive Bedürfnisse befriedigen (Pflege individueller Ressourcen und Hobbies).
Wichtig für Menschen mit durchlebter depressiver Episode ist es, sich ihrer individuellen Früh(warn)zeichen der Depression bewusst zu sein. In der Regel gibt es einen gewissen Vorlauf der Erkrankung, bis diese voll zum Ausbruch kommt. Treten diese Warnzeichen auf, sollte der Betroffene entsprechende Gegenmaßnahmen einleiten und ggf. den Rat und die Unterstützung seines Arztes oder Psychologen einholen.
Mögliche Frühwarnzeichen einer rezidivierenden Depression
Eine wiederkehrende Depression lässt sich anhand verschiedenster Frühwarnzeichen erkennen. Einige dieser Indikatoren können sein:
- Konzentrations- und Aufmerksamkeitsstörungen
- Sozialer Rückzug und beginnende Teilnahmslosigkeit
- Innere Lehre und Gefühle von Sinnlosigkeit
- Antriebsmangel und Schwierigkeiten, den Alltag in der gewohnten Art zu bewältigen
- Innere Unruhe, Dünnhäutigkeit und Unzufriedenheit
- Gemindertes Selbstwertgefühl und verringerte Selbstwirksamkeitserwartung (also die abnehmende Sicherheit, Probleme selbst wieder in den Griff zu bekommen).
Die Symptome einer Depression können vielfältig sein. Mehr Informationen erfahren Sie auf unserer Informationsseite über Depression.
Tipps für Betroffene zur Prävention der Wiedererkrankung an Depressionen
Verstehen Sie die Erkrankung
Machen Sie sich mit dem Symptomen, den Ursachen, den Auswirkungen und den Behandlungsmöglichkeiten der Depression vertraut und prüfen Sie, welche Bereich auf Sie zutreffen.
Entwickeln Sie ein eigenes, individuelles Krankheitsmodell
Prüfen Sie (ggf. mit Ihrem Psychotherapeuten), welche besondere Vulnerabilität (Verletzbarkeit) Sie aufgrund Ihrer Familiengeschichte, Sozialisierung und persönlichen Erfahrungen haben und warum es bereits einmal zu einer depressiven Entwicklung kommen konnte.
Kennen Sie Ihre individuellen Stressoren!
Stressoren sind Belastungsfaktoren in Ihrem beruflichen und privaten Umfeld. Nicht bei allen Stressoren ist es möglich, diese zu beseitigen. Aber es ist wichtig, sich ihrer bewusst zu sein und konstruktive Strategien im Umgang mit ihnen zu entwickeln!
Kennen Sie Ihre Ressourcen und pflegen Sie Ihre Ressourcen!
Ressourcen sind Umstände und Aktivitäten, die Sie unterstützen, die Ihnen Freude bereiten und die Ihren psychischen Zustand stabilisieren. Diese sind von Mensch zu Mensch sehr unterschiedlich.
Intrapsychische Ressourcen sind beispielsweise Strategien mit Stress oder Konflikten umzugehen, aber auch besondere Fähigkeiten. Andere Ressourcen sind persönliche Interessen und Hobbies, die gepflegt werden müssen. Systemische Ressourcen sind zum Beispiel der familiäre Rückhalt, eine Partnerschaft oder die soziale Integration in die Nachbarschaft oder in Vereine. Sie müssen sich Ihrer (vielleicht auch verdeckten) Ressourcen bewusst werden und diese aktiv nutzen und fördern.
Stimmungstagebuch zur Erkennung von Frühwarnzeichen
Führen Sie ein Stimmungstagebuch. Das Stimmungstagebuch hilft Ihnen, einen besseren Überblick über die eigene Befindlichkeit zu bekommen, Schwankungen besser zu verstehen und die Auswirkung von Stressoren und Ressourcen besser einschätzen zu können. Ebenfalls können hier etwaige Wirkungen und Nebenwirkungen von Medikamenten eingetragen werden. Ggf. können Sie das Stimmungstagebuch auch mit Ihrem Arzt oder Psychologen besprechen und Langzeitverläufe abgebildet werden. Es gibt Stimmungstagebücher auch in digitaler Form für mobile elektronische Endgeräte wie Smartphones und Tablets wie beispielsweise:
Vorbeugende Ernährung bei Depression
Achten Sie besonders auf Ihre Essgewohnheiten. Eine gesunde Ernährung hilft, körperlich und geistig gesund zu bleiben. Vermeiden Sie Alkohol und Zigaretten und achten Sie darauf, genügend Obst, Gemüse und sich ausgewogen zu ernähren. Eine spezielle Diät zu Rezidivprophylaxe von Depression gibt es nicht, aber es ist bereits ausreichend, sich „gut“ zu ernähren.
Sport und Bewegung
In verschiedenen Studien konnte ein hervorragender Effekt von Ausdauersportarten zu Prophylaxe von Depression nachgewiesen werden, fast vergleichbar mit einer medikamentösen Prophylaxe. Suchen Sie sich eine Sportart die zu ihnen passt, die Ihnen Spaß macht und die Sie in Ihren Alltag integrieren können.
Beginnen Sie mit kleinen Trainingseinheiten und überfordern Sie sich nicht, vor allem wenn Sie gerade aus einer depressiven Episode kommen und noch kein so gutes Körpergefühl haben (Gefahr der vorschnellen Erschöpfung und Verletzungsrisiko). Steigern Sie Ihr Pensum nur allmählich. Seien Sie nicht enttäuscht, wenn Sie langsamer vorankommen als geplant – wichtig ist, dass Sie regelmäßig etwas tun, auch wenn der Anfang kleinschrittig ist.
Ruhephasen
Stress im Alltag ist fast unvermeidbar. Stress per se ist nichts Schlechtes, allerdings brauchen Körper und Seele auch Auszeiten zur Rekonvaleszenz. Nehmen Sie sich deshalb bewusst Zeit für sich, um zu entspannen und zur Ruhe zu kommen. Prüfen Sie, welche Arten von Entspannung oder Ruhe Ihnen besonders gut tun und/oder Spaß machen und versuchen Sie, diese ebenfalls in Ihre Alltagsroutine zu integrieren.
Hilfe annehmen
Akzeptieren Sie frühzeitig die Hilfe von Angehörigen, Bekannten oder Freunden. Besprechen Sie mit Ihnen nahestehenden Menschen ggf. auch konkrete Notfallpläne, wenn Zeichen einer Depression auftauchen oder sich Gefährdungsmomente abbilden.
Suchen Sie den Psychologen oder Arzt Ihres Vertrauens auf, wenn sich Zeichen einer Depression manifestieren, damit frühzeitig Gegenmaßnahmen eingeleitet werden können. Bei früher Intervention können das Risiko einer weiteren Verschlechterung deutlich reduziert werden und negative Folgen vermindert oder ganz vermieden werden.
Häufig gestellte Fragen
Was tun bei einem Rückfall?
Wenn Betroffene nach überstandener Depression einen Rückfall erleiden, ist es sinnvoll so bald als möglich wieder den Kontakt zu einem Psychotherapeuten und / oder einem Arzt aufzunehmen und sich beraten zu lassen. Außerdem sollten die Betroffenen sich motivieren durchzuhalten und nicht die Schuld für den Rückfall zu geben.
Wie kann man einem Rückfall vorbeugen?
Wer den Rückfall einer Depression vorbeugen möchte, kann dies mit Hilfe einer Psychotherapie, Ausdauersport oder mit Medikamenten tun. Es gibt jedoch auch Maßnahmen, die der Betroffene selbst vornehmen kann. So sollten Betroffene vor allem auf Frühwarnzeichen achten und Umstände vermeiden, die eine depressive Phase begünstigen könnten.
Wer behandelt eine Depression?
Eine Depression ist eine ernstzunehmende Krankheit, die professionell behandelt werden sollte. Behandelt werden kann eine Depression vom Hausarzt, von einem Psychologen, einem Facharzt für Psychiatrie und Psychotherapie oder in einer Klinik in Form einer ambulanten oder (teil-)stationären Behandlung.

CBASP-Therapie bei chronischer...
CBASP bedeutet „Cognitive Behavioral Analysis System of Psychotherapy“ und ist ein spezielles...

Depression - Anzeichen und...
Depressionen gehören zu den häufigsten psychischen Erkrankungen, die in Deutschland auftrete...

Depression therapieren ohne...
Viele Patienten haben Vorbehalte gegenüber Psychopharmaka und wünschen, dass Depression ohne...









